Аналоги
В качестве пестицидов, помогающих избавиться от грызунов, можно использовать различные препараты.
- Для «Бродифакума» характерна 100 % смертность вредителей, причем гибнут мелкие грызуны чаще всего в течение суток. Препарат используют для борьбы с разными типами зверьков (полевка обыкновенная и восточно-европейская, серая крыса, домовая мышь).
- Порошок «Дифетиалон» используют для уничтожения мышей домовых, крыс черных и серых. Приманки с отравляющим веществом раскладывают как в бытовых помещениях, так и на объектах пищевого назначения.
Для борьбы с грызунами целесообразно применять специальные химические вещества
Из-за токсичности «Бромадиолона» важно в процессе использования отравляющего препарата соблюдать правила безопасности
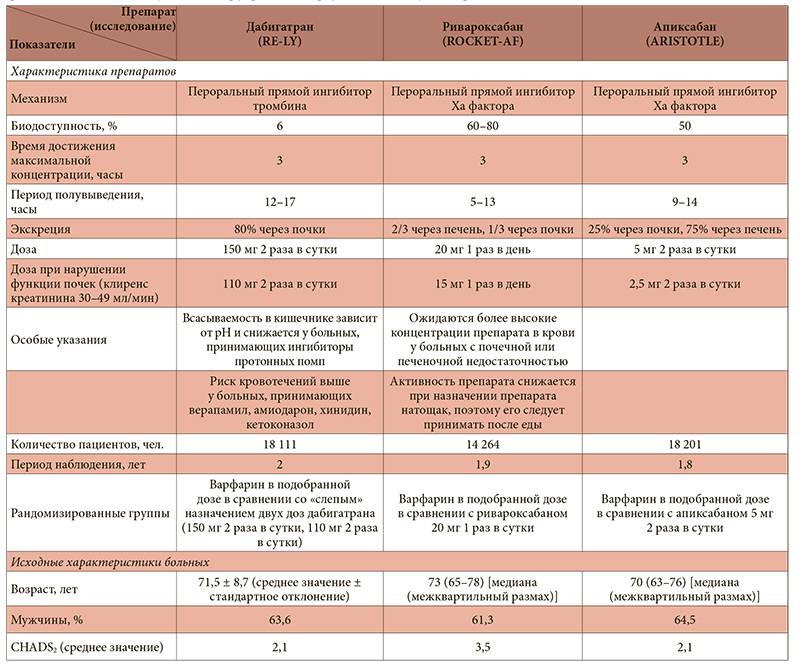
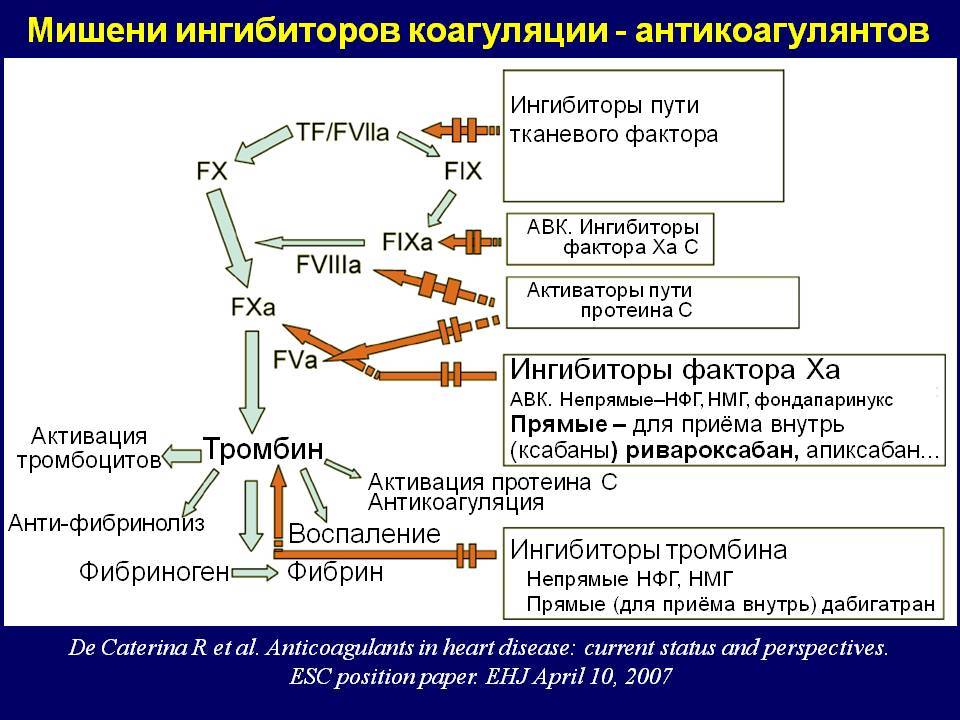
Профилактика инсульта, системных тромбоэмболий и снижение сердечно-сосудистой смертности у пациентов с фибрилляцией предсердий
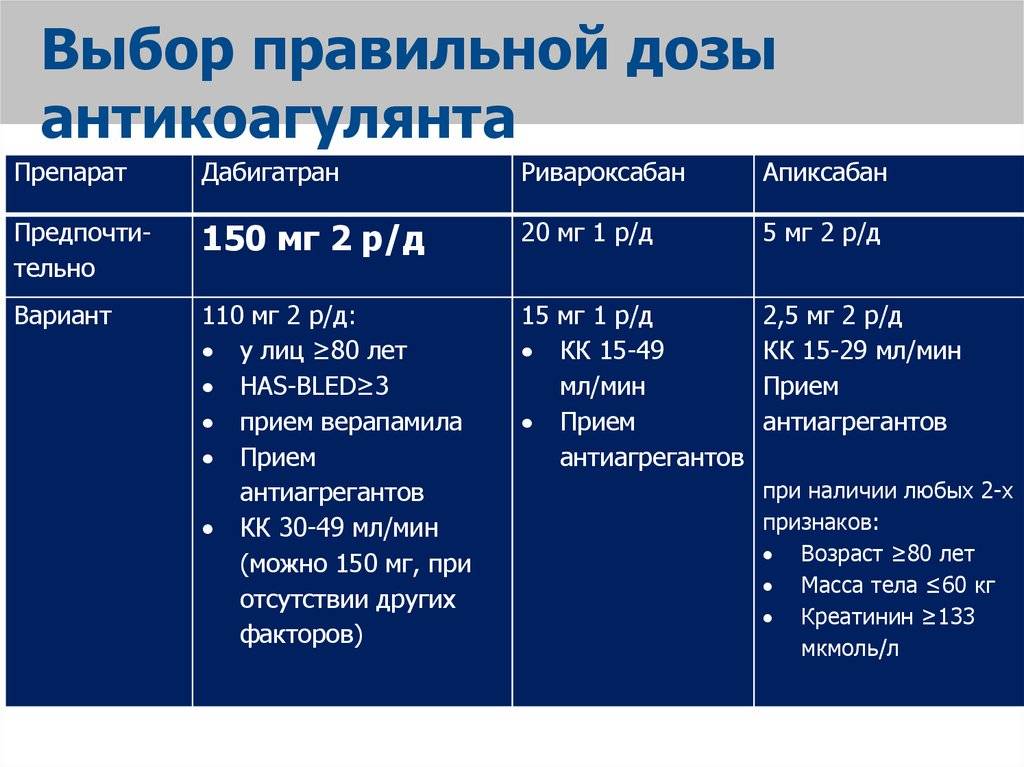
Данное показание к назначению было выявлено в крупном исследовании RE-LY (в сравнении с варфарином), которое было опубликовано еще в 2009 году. Так, по его результатам были одобрены 2 дозировки — 110 и 150 мг с кратностью приема 1 раз в 12 часов. Дозировка 150 мг была одобрена как FDA, так и EMA, в отличие от дозировки в 110 мг, которая не получила одобрение от FDA. Однако в 2011 году после введения дабигатрана в рутинную практику были получены данные о 900 случаев развития побочных эффектов, в связи с чем были внесены корректировки, направленные на увеличение безопасности применения данного препарата.
В итоге дабигатран в дозировке 150 мг оказался эффективнее варфарина в отношении профилактики инсульта и системных эмболий, но по развитию побочных эффектов находился на одном с варфарином уровне (сопоставимая частота развития жизнеугрожающих и экстракраниальных кровотечений). Дозировка в 110 мг оказалась более безопасной в отношении развития больших кровотечений, чем варфарин, и была рекомендована пациентам старше 80 лет и пациентам с высоким риском кровотечений (HAS-BLED > 3). При почечной недостаточности (но при СКФ не ниже 15–30 мл/мин) или при условии одновременного использования дабигатрана с ингибитором Р-гликопротеина требуется снижение дозировки дабигатрана до 75 мг 2 раза в сутки.
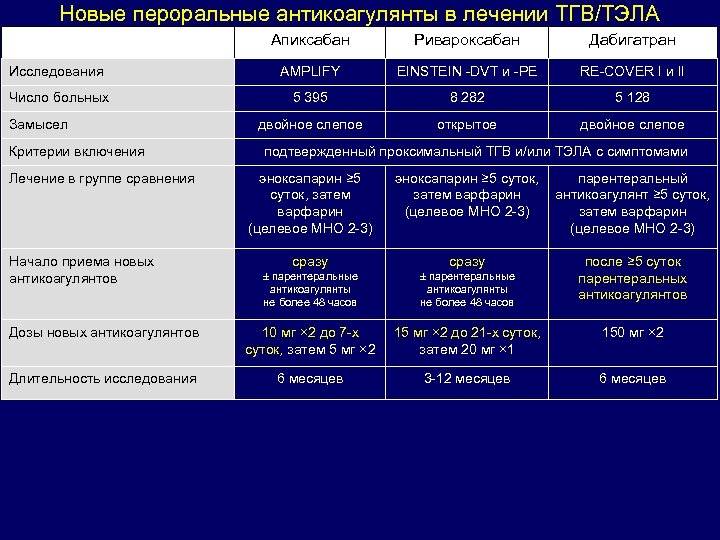
В плане побочных эффектов основные жалобы пациентов были связаны с ЖКТ (обычно беспокоили диспепсия и гастритоподобные симптомы). Также для дозировки в 150 мг была выявлена бо́льшая частота развития желудочно-кишечных кровотечений (ЖКК) в сравнении с варфарином. На данный момент производителем дабигатрана проводится исследование GLORIA-AF, целью которого является подтверждение роли дабигатрана, а также варфарина и ривароксабана в профилактике ТЭ у пациентов с фибрилляцией предсердий.
В августе 2017 года были опубликованы результаты исследования RE-DUAL PCI, в котором изучалась возможность использования дабигатрана в комбинации с одним из блокаторов P2Y12 — рецепторов в качестве средства профилактики тромбоза у больных с ФП, перенесших стентирование коронарных артерий. Сравнение проводилось со стандартной тройной антитромботической терапией: АСК + ингибитор P2Y12 + варфарин. В итоге было доказано, что в лечении пациентов, нуждающихся в одновременном назначении антикоагулянта и антиагрегантов, двойная терапия, включающая дабигатран и ингибитор P2Y12 — рецепторов, достоверно снижает риск кровотечений в сравнении с тройной антитромботической терапией (ТАТ). Эффективность применения дабигатрана в комбинации с ингибитором P2Y12 — рецепторов не уступала ТАТ в плане предотвращения ТЭ, летальных исходов или незапланированной реваскуляризации коронарных артерий. При этом наличие фиксированных дозировок (110 и 150 мг) дает возможность врачу проводить эффективную профилактику тромбоэмболических и атеротромботических событий у пациентов с ФП и высоким риском развития ишемического инсульта.
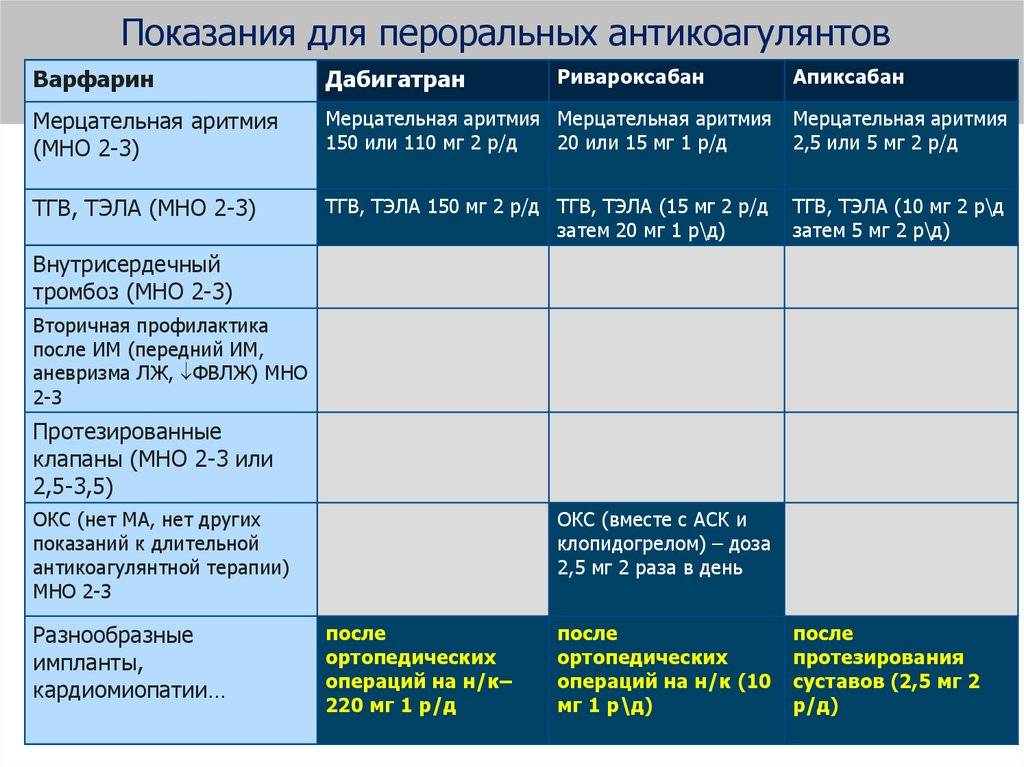
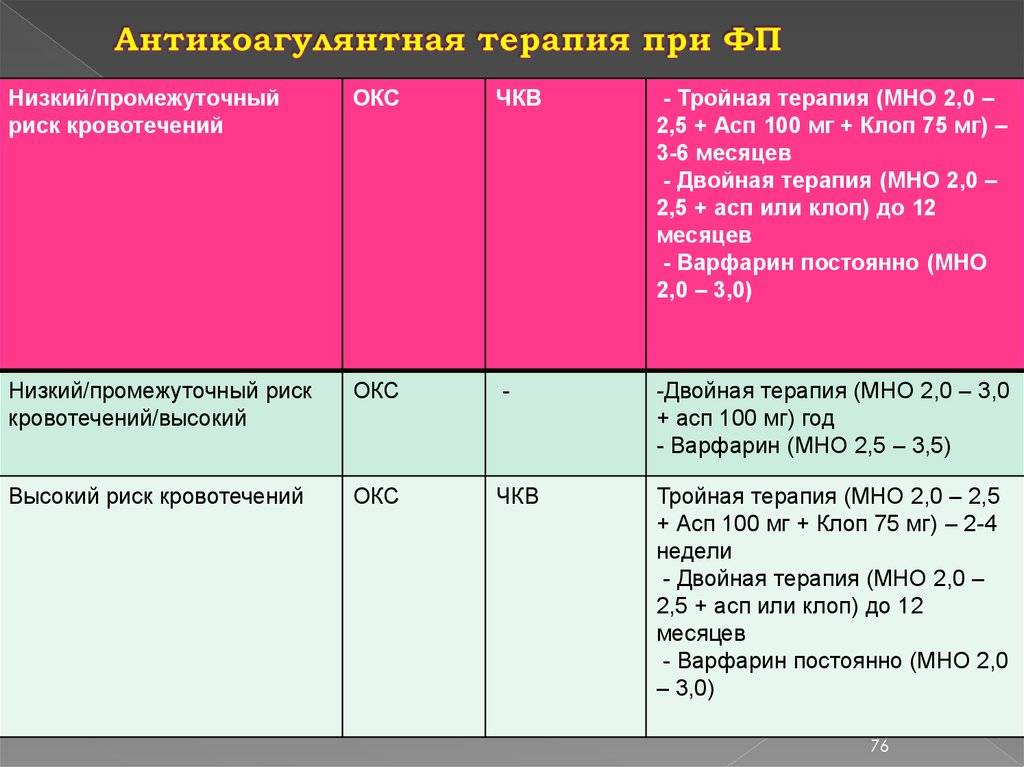
Показания к лечению ПОАК у пациентов с ОКС и фибрилляцией предсердий
В современных рекомендациях по ведению пациентов с неклапанной ФП необходимость в антикоагуляции предлагается определять на основании индекса CHA2DS2-VASc, величина которого зависит от возраста, пола и наличия других факторов риска ишемического инсульта и системных тромбоэмболий, в том числе инсульта в анамнезе, артериальной гипертонии, сердечной недостаточности, сахарного диабета и др. Пос тоянная антикоагулянтная терапия обоснована, если величина индекса составляет по крайней мере 2 балла у мужчин и 3 балла у женщин (так как женский пол сам по себе относят к факторам риска развития инсульта), хотя антикоагуляция возможна и при наличии только одного фактора риска тромбоэмболических осложнений . При этом не следует учитывать форму ФП (пароксизмальная, персистирующая или постоянная), выраженность симптомов или частоту приступов аритмии .
Показания и противопоказания к антикоагулянтной терапии
Антикоагулянты – вещества, угнетающе воздействующие на активность свёртывания крови. Они имеют широкий спектр действия, сводя к минимуму обострения заболеваний сердечно-сосудистой системы в виде инсультов и сердечных приступов. Начав лечение антикоагулянтами своевременно, можно исключить формирование тромбов в кровеносных сосудах с их последующей закупоркой и развитием ряда серьёзных осложнений.
Обычно тромбы плотно зафиксированы на стенках кровеносных вен, однако под воздействием кровотока, повышенной температуры, АД или физического напряжения могут оторваться. Данная ситуация возникает внезапно, и жизнь человека в ней зависит от того, насколько правильно и быстро ему будет оказана медицинская помощь. Последствия могут быть самыми печальными: от инсульта и инфаркта до ТЭЛА и тромбоза вен ног. Правильное применение антикоагулянтов позволяет исключить эти осложнения.
Показания
- Хирургические операции на сердце;
- вен;
- Нарушения свёртываемости крови;
- Инфаркт миокарда;
- Инфаркт лёгких;
- ;
- ;
- Ревматические пороки сердца;
- Атеросклеротические изменения сосудов мозга;
- Атеросклеротические изменения коронарных артерий.
Противопоказания
Приём антикоагулянтов не рекомендуется беременным женщинам, поскольку может спровоцировать нарушения эмбрионального развития плода и кровотечение в гестационный период. Также его не рекомендуют пациентам, страдающим от:
- Заболеваний ЖКТ, характеризующиеся кровоизлияниями;
- Почечной недостаточности;
- Гепатита в хронической форме;
- Цирроза печени.
Наши врачи

Малахов Юрий Станиславович
Врач – сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 37 лет
Записаться на прием
Виды антикоагулянтов
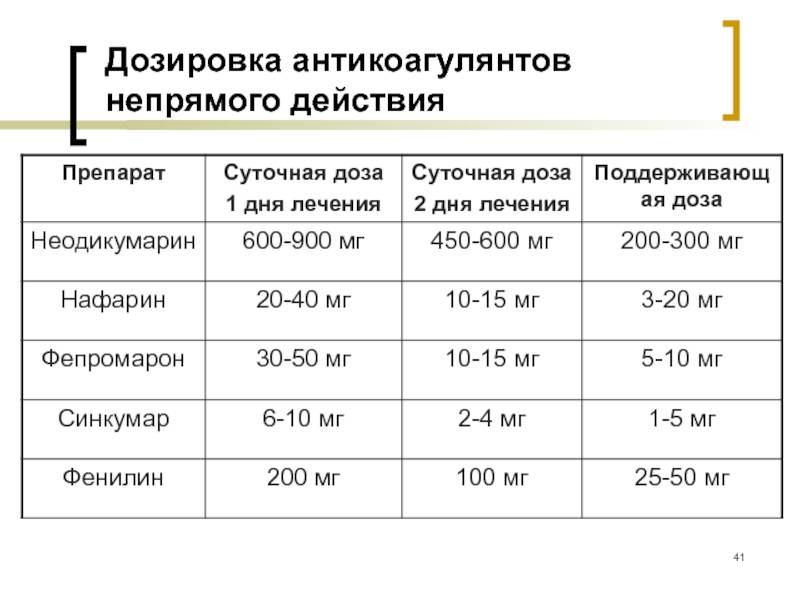
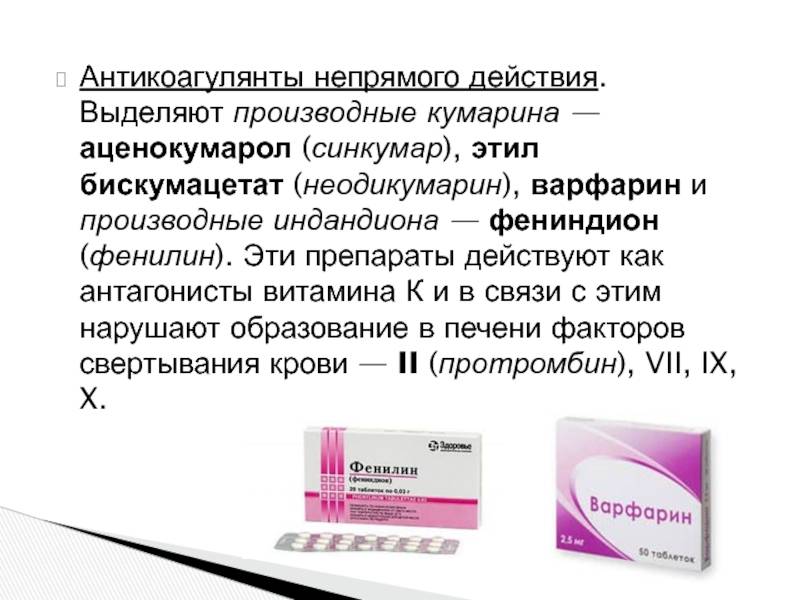
В зависимости от механизма воздействия принято выделять два вида антикоагулянтов: прямого и непрямого воздействия. Первые снижают активность фермента тромбина, вторые – повышают производство протромбина. Стоит отметить, что антикоагулянты непрямого воздействия имеют ряд недостатков, отсутствующих у аналогов прямого воздействия. Это обуславливает популярность последних, хоть они и стали доступны для лечения сравнительно недавно: около десяти лет тому назад.
| Антикоагулянты прямого воздействия | Антикоагулянты непрямого воздействия |
|---|---|
Применение антикоагулянтов прямого действия имеет ряд преимуществ:
Прямые антикоагулянты представлены средствами, содержащими в себе гепарин и гирудин. Они доступны в виде растворов для внутримышечного и внутривенного введения, мазей и гелей. | Применение антикоагулянтов непрямого действия основано на эффекте скапливания, провоцирующего повышение производства протромбина. Он может длиться от четырёх до четырнадцати дней. Непрямые антикоагулянты применяют для профилактики тромбоэмболии. Они доступны в виде капсул и таблеток (например: «Варфарин», «Фенилин», прочие). Их недостатки заключаются в следующем:
|
Осложнения антикоагулянтной терапии
Приём антикоагулянтов сопряжён с рядом осложнений. Их можно исключить, если точно следовать инструкциям лечащего флеболога, соблюдать дозу и регулярно контролировать свёртывающую функцию крови. При введении антикоагулянтов посредством инъекции в области укола может появиться гематома. Это явление возникает из-за разжижения крови в кровеносных капиллярах и её просачивания сквозь сосудистые стенки.
Во время приёма антикоагулянтов пациенту нужно быть особенно внимательным ко своему состоянию и обратиться к лечащему врачу при появлении следующих клинических проявлений:
- Болевая симптоматика, охватывающая поясничную область;
- Ощущение слабости и онемения ног;
- Повторяющиеся боли и дискомфорт в верхней части живота;
- Любые нарушения в работе мочеполовой системы;
- Регулярные внезапные кровоизлияния.
Если Вы хотите быть уверены в том, что лечение антикоагулянтами даст желаемый результат и пройдёт без осложнений, обращайтесь ко специалистам отделения флебологии ЦЭЛТ. Вы можете записаться к ним на приём онлайн или связавшись с нашими операторами: +7 (495) 788-33-88.
- Варикозная болезнь таза
- Ретикулярный варикоз
Способ применения и дозы
Для взрослых и подростков старше 14-ти лет
При острых воспалительных заболеваниях полости рта и глотки и обострении хронических заболеваний препарат принимают по 8 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 1-2 часа. Средняя продолжительность курса лечения 10 дней.
Для профилактики обострения хронических воспалительных заболеваний полости рта и глотки препарат принимают по 6 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 2 часа. Продолжительность курса 20 дней. Рекомендуется проводить профилактические курсы лечения Имудоном 3-4 раза в год.
Для детей от 3-х до 14-ти лет
При лечении острых и обострении хронических воспалительных заболеваний полости рта и глотки, а также для профилактики препарат применяют по 6 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 1-2 часа.
Продолжительность курса лечения при острых заболеваниях 10 дней, для профилактики обострения хронических заболеваний – 20 дней.
Курс профилактического применения рекомендуется повторять 3-4 раза в год.
Передозировка и лечение
Соответствующими исследованиями и наблюдениями доказано, сто однократный прием средства на основе варфарина в повышенной дозировке не вызывает серьезных негативных реакций. Передозировка антикоагулянтами с другим действующим веществом или многократное превышение рекомендуемой дозы варфарина сопровождается следующими симптомами:
- появлением подкожных кровоизлияний (синяков);
- присутствием крови в моче и каловых массах;
- повышением объема выделяемой менструальной крови у женщин;
- формированием обширных гематом в шейном отделе, что способствует сдавливанию дыхательных путей;
- внутричерепным кровоизлиянием.
До всасывания активных компонентов в кровь нужно вызвать рвоту, выпив большое количество жидкости и, надавив на корень языка. Для выведения остатков препарата из кишечника пострадавшему дают любой сорбент, например, активированный уголь.
Дальнейшие реабилитационные мероприятия проводятся в стационарных условиях. При нарушении гемодинамики или гипоксемии проводится переливание крови.
Антикоагулянты назначают в терапии многих заболеваний, которые протекают с повышением вязкости крови. Для достижения максимального терапевтического эффекта перед приемом средств нужно исключить противопоказания и определить суточную норму с учетом первичной патологии.
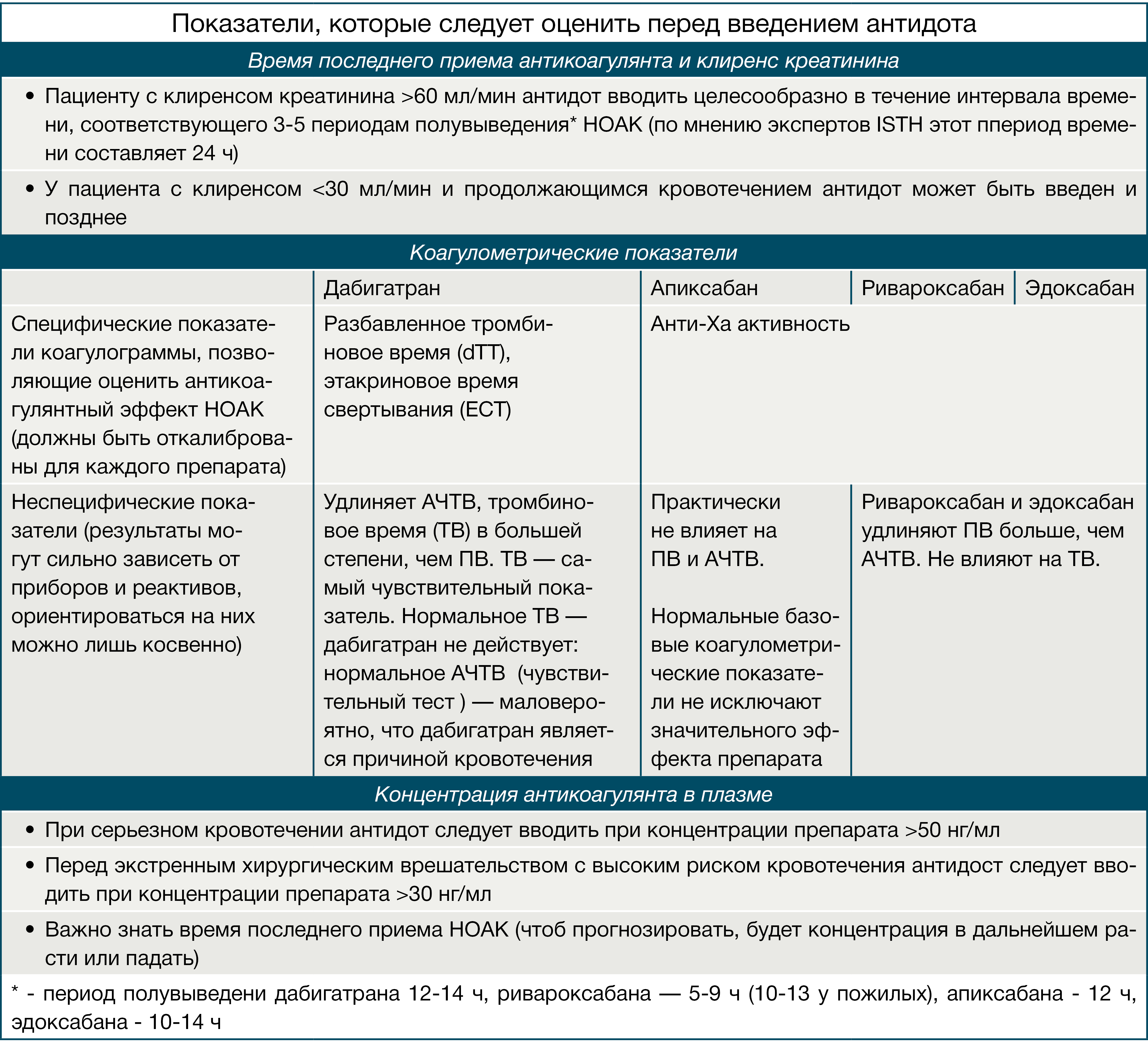
Биотрансформация и элиминация
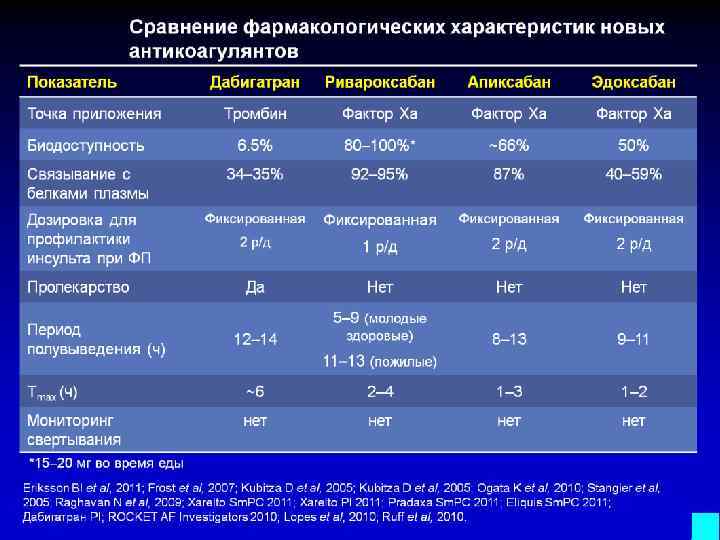
После приема внутрь 60 % от принятой дозы ривароксабана подвергается метаболизму в печени при помощи системы цитохрома р450 (в основном CYP3A4/5, CYP2J2), а также путем окисления морфолиновой группы и гидролиза амидных связей, неизмененная же часть препарата выводится через почки (до 30 %). Ривароксабан не образует активных метаболитов в крови, кроме своей неизмененной формы, через почки выводится до 66 % препарата: 30 % в неизменном виде, до 33 % после метаболизма в печени, 28 % препарата выводится с калом.
Ривароксабан является субстратом Р-гликопротеина (P-gp) и белка резистентности рака молочной железы (BCRP), при этом он не подавляет и не индуцирует изофермент CYP3A4 и другие важные изоформы цитохрома. Об этом следует помнить при комбинировании его с сильными индукторами Р-gp и CYP3A4, например, карбамазепином. Такая комбинация может приводить к снижению плазменных концентраций ривароксабана до 50 % со снижением его фармакодинамических эффектов. При этом совместное использование ингибиторов Р-gp и CYP3A4 (например, верапамила) с ривароксабаном у пациентов с нарушенной функцией почек может повышать время нахождения препарата в крови.
После приема внутрь 25 % апиксабана метаболизируется в печени в основном при помощи изофермента CYP3A4/5; в меньшей степени — с использованием CYP1A2, CYP2C8, CYP2C9, CYP2C19, CYP2J2. Апиксабан, так же как и ривароксабан, не образует активных метаболитов, а значит, его неизмененная форма является главным основным веществом в крови. Кроме того, апиксабан является субстратом P-gp, BCRP и изофермента CYP3A4/5, поэтому одновременное его использование с сильными двойными ингибиторами изоферментов системы цитохрома и Р-gp, например кетоконазолом, будет приводить к увеличению концентрации апиксабана в крови (требует снижения используемой дозировки на 50 %). Касаемо выведения апиксабана: в основном он выводится через кишечник, и только 27 % его метаболитов выводится через почки. О чем это может свидетельствовать? Апиксабан — единственный НОАК, который можно использовать при значении СКФ ниже 15 мл/мин, что роднит его со старичком варфарином. Но при этом стоит помнить о печени: не рекомендуется его использование у пациентов с печеночной недостаточностью тяжелой степени (класс С по Чайлд-Пью).
Рисунок 8 | Биотрансформация и элиминация НОАК
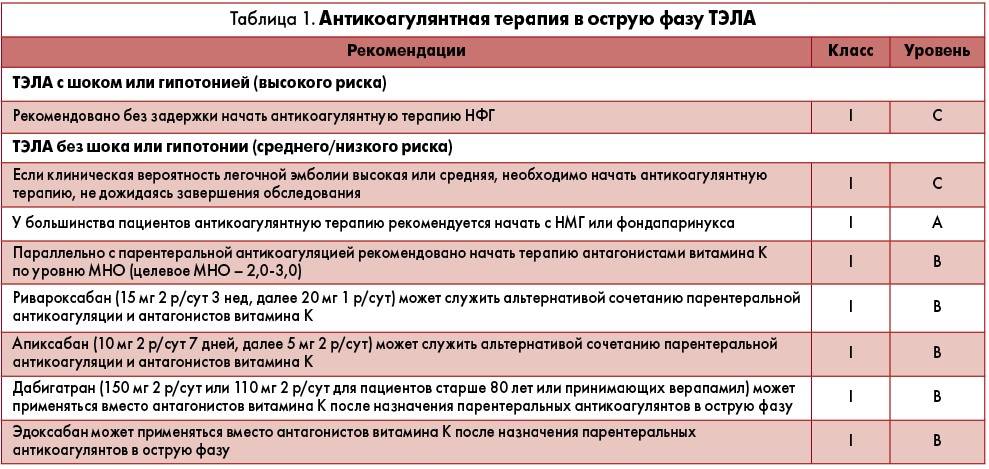
Эдоксабан на сегодняшний день — самый малоизученный НОАК. После приема внутрь минимально метаболизируется в печени с помощью изофермента CYP3A4/5, в основном метаболизм происходит при помощи механизмов, независимых от системы цитохромов — путем гидроксилирования и окисления. При этом в крови образуется активный метаболит М-4, который составляет не более 10 % от основного вещества и является субстратом Р-gp. Сильные ингибиторы Р-gp будут повышать плазменные концентрации эдоксабана, что требует снижения используемой дозировки 2 раза. Половина дозы эдоксабана выводится через почки в неизменном виде, другая половина элиминируется через желчь и кишечник. В исследовании ENGAGE-AF было показано, что снижение дозы эдоксабана (до 30 мг в сутки) при одновременном использовании ингибитора P-gp (верапамила, хинидина, дронедарона) приводило к повышению риска развития инсульта или системной эмболии в сравнении с варфарином. Поэтому эдоксабан в дозе 60 мг не рекомендуется использовать при СКФ выше 95 мл/мин (“терапевтическое окно” при СКФ от 50 до 95 мл/мин), а также надо помнить о том, что при СКФ в диапазоне от 15 до 50 мл/мин и одновременном использовании с ингибиторами Р-gp необходимо снижать дозировку до 30 мг.
Как лекарственные препараты помогают при тромбозе вен
Все препараты, назначаемые для профилактики и лечения тромбоза вен, имеют кроверазжижающее действие, так как одной из главных причин заболевания является повышенная свертываемость крови. Они не могут чудесным образом растворить уже существующие тромбы, но препятствуют их увеличению и образованию новых сгустков. Лекарственные препараты для снижения свертываемости могут иметь разный принцип действия, но дают примерно одинаковый эффект. Принимаются они курсами или на постоянной основе на усмотрение лечащего врача.
Разжижающие кровь препараты подбираются на основании анализов, диагноза и особенностей пациента. Самолечение в данном случае недопустимо, так как может привести к серьезным последствиям. Одно из основных побочных действий – риск развития кровотечения. Чаще оно незначительное, проявляется в виде синяков и носовых кровотечений. Но неправильно подобранный препарат и его дозировка могут привести к более серьезным последствиям, требующим госпитализации.
Фармакотерапевтическая группа
Иммуностимулирующее средство.
Иммунобиологические и фармакологические свойства
Иммуностимулирующий препарат бактериального происхождения для местного применения в оториноларингологии, стоматологии. Активирует фагоцитоз, способствует увеличению количества иммунокомпетентных клеток, повышает выработку лизоцима и интерферона, иммуноглобулина А в слюне.
Показания к применению
Лечение и профилактика инфекционно-воспалительных заболеваний полости рта и глотки:
- фарингит;
- хронический тонзиллит;
- предоперационная подготовка и послеоперационный период после тонзилэктомии;
- поверхностные и глубокие пародонтозы, парадонтит, стоматит (в том числе афтозный), глоссит;
- эритематозный и язвенный гингивит;
- дисбактериоз полости рта;
- инфекции после удаления зубов, имплантаций искусственных зубных корней;
- изъязвления, вызванные зубными протезами;
Противопоказания
- повышенная индивидуальная чувствительность к препарату или его компонентам;
- детский возраст до 3-х лет;
- аутоиммунные заболевания.
Период беременности и лактация
Информация об использовании Имудона у беременных женщин недостаточна. Соответствующие данные экспериментов на животных и эпидемиологические исследования отсутствуют.Не рекомендуется принимать Имудон в период беременности или лактации.
Способ применения и дозы
Для взрослых и подростков старше 14-ти лет
При острых воспалительных заболеваниях полости рта и глотки и обострении хронических заболеваний препарат принимают по 8 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 1-2 часа. Средняя продолжительность курса лечения 10 дней.
Для профилактики обострения хронических воспалительных заболеваний полости рта и глотки препарат принимают по 6 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 2 часа. Продолжительность курса 20 дней. Рекомендуется проводить профилактические курсы лечения Имудоном 3-4 раза в год.
Для детей от 3-х до 14-ти лет
При лечении острых и обострении хронических воспалительных заболеваний полости рта и глотки, а также для профилактики препарат применяют по 6 таблеток в день. Таблетки рассасывают (не разжевывая) в ротовой полости с интервалом в 1-2 часа.
Продолжительность курса лечения при острых заболеваниях 10 дней, для профилактики обострения хронических заболеваний – 20 дней.
Курс профилактического применения рекомендуется повторять 3-4 раза в год.
Побочное действие
В редких случаях применение препарата может сопровождаться аллергическими реакциями (сыпь, крапивница, ангионевротический отек), реакциями со стороны желудочно-кишечного тракта (тошнота, рвота, боли в животе), повышением температуры, обострением бронхиальной астмы, кашлем. В очень редких случаях применение препарата может сопровождаться развитием узловатой эритемы, геморрагического васкулита, тромбоцитопении.
Особые указания
- Дети от 3-х до 6 лет рассасывают таблетки под обязательным присмотром взрослых!
- Не следует принимать пищу и воду, а также полоскать рот в течение часа после применения Имудона, чтобы не снижать терапевтическую эффективность препарата.
- При назначении препарата пациентам, соблюдающим бессолевую или малосолевую диету, необходимо учитывать, что 1 таблетка Имудона содержит 15 мг Na+.
- больным бронхиальной астмой, у которых прием препаратов, содержащих бактериальные лизаты, вызывает обострение заболевания (приступ бронхиальной астмы), применять препарат не рекомендуется.
Влияние на способность к управлению автомобилем и другими механизмами
Нет данных, свидетельствующих о необходимости каких-либо ограничений деятельности,
связанной с управлением автомобилем или другими механизмами в период лечения.
Форма выпуска
По 8 таблеток в контурную ячейковую упаковку (блистер) из композиционного материала полиамид/алюминий/ПВХ и фольги алюминиевой печатной лакированной. 3 или 5 контурных ячейковых упаковок (блистеров) по 8 таблеток вместе с инструкцией по применению помещают в пачку из картона.
Производитель
ОАО «Фармстандарт-Томскхимфарм», Россия, 634009, г. Томск, пр. Ленина, д. 211. тел./ факс: (3822) 40-28-56, www.pharmstd.ru
RUS2191088 (v1.1)
Избыток мелатонина
Мелатонин в больших количествах вреден, его действие можно сравнить с действием стероидов. По мнению немецкого доктора Д. Липницкого, переизбыток мелатонина приводит к странным снам и кошмарам. Некоторые исследования также указывают на то, что избыток мелатонина вызвает проблемы с консолидацией памяти.
Избыток мелатонина может появиться в организме естественным путем. Повышенный мелатонин в крови характерен, например, для больных, страдающих циррозом печени из-за пониженного расщепления мелатонина, что приводит к увеличению его концентрации. У пациентов с почечной недостаточностью из организма выводится меньшее количество гормона, что также может привести к избытку мелатонина.
Симптомы передозировки мелатонина появляются при разовом приеме 36 мг. К наиболее тяжелым случаям относятся случаи психоза, гепатита и неврита зрительного нерва. Антидота от передозировки мелатонина не существует, поэтому в таких случаях проводится промывание желудка.
Действие
Фармакологическое действие — отхаркивающее, муколитическое, противокашлевое.
Муколитический эффект связан с деполимеризацией мукопротеиновых и мукополисахаридных волокон и увеличением серозного компонента бронхиального секрета.
Снижает вязкость бронхиального секрета за счет деполяризации содержащихся в нем кислых полисахаридов и стимуляции секреторных клеток слизистой оболочки бронхов, вырабатывающих секрет с нейтральными полисахаридами.
Стимулирует выработку эндогенного сурфактанта, обеспечивающего стабильность альвеолярных клеток в процессе дыхания, их защиту от неблагоприятных факторов, улучшение реологических свойств бронхолегочного секрета, его скольжения по эпителию и выделение мокроты из дыхательных путей.
Фармакокинетика
Бромгексин быстро всасывается из ЖКТ и подвергается интенсивному метаболизму при «первом прохождении» через печень. Биодоступность низкая, составляет около 20%. У здоровых пациентов Cmax в плазме определяется через 1 ч.
Широко распределяется в тканях организма. Связывание бромгексина с белками плазмы высокое. Проникает через гематоэнцефалический и плацентарный барьеры. В печени подвергается деметилированию и окислению. T1/2 в терминальной фазе составляет около 12-15 ч. Выводится с мочой главным образом в форме метаболитов (амброксол). Клиренс бромгексина или его метаболитов может уменьшаться у пациентов с тяжелыми нарушениями функции печени и почек. При многократном применении может накапливаться.
Взаимодействия с другими лекарствами
Прием Аминалона усиливает лечебный эффект:
- противосудорожных средств;
- противоэпилептических препаратов;
- снотворных;
- бензодиазепиновых транквилизаторов;
- гипотензивных средств.
Одновременное употребление с витамином В6 усиливает действие Аминалона.
Запрещается принимать лекарство вместе с алкоголем, так как подобное сочетание повышает вероятность побочных эффектов. Кроме того, алкоголь понижает эффективность ГАМК.
В пожилом возрасте одновременное лечение Аминалоном с Нимодипином, Винпоцетином или Ницерголином способно привести к гипотонии и нарушению мозгового кровообращения.